סרטן השד: כל מה שחשוב לדעת
כ- 5,500 נשים מאובחנות מדי שנה כחולות בסרטן השד בישראל, מתוכן כ-78% מעל גיל 50.
כ-69% מהנשים מאובחנות בשלב מוקדם של המחלה.
במקביל לעליה במס' המקרים, ניכרת מגמת ירידה מובהקת בתמותה מסרטן השד: כ-2% בכל שנה וכ-25% ירידה בתמותה מאז שנת 2005
שיעורי הריפוי וההישרדות מסרטן השד בישראל הם מהגבוהים במדינות ה-OECD, ובשלבי המחלה המוקדמים מגיעים למעל 90%.
גילוי מוקדם מציל חיים
סרטן השד נוצר ברקמות של השד, בדרך כלל בצינוריות המובילות את החלב לפטמה ובבלוטות המייצרות את החלב. המחלה מופיעה אצל נשים בעיקר, אך קיימת גם אצל גברים (הסיכון לגברים קטן פי 100 מאשר לנשים).
כ-80% מהגושים המתגלים בשד הם שפירים, כלומר אינם ממאירים ואינם מסוכנים. עמם נמנים פיברואדנומה (גוש מרקמה סיבית), ציסטה (שקית נוזל) או גודש. יחד עם זאת, גושים שפירים מסוימים עלולים להגדיל את הסיכון לחלות בסרטן השד.
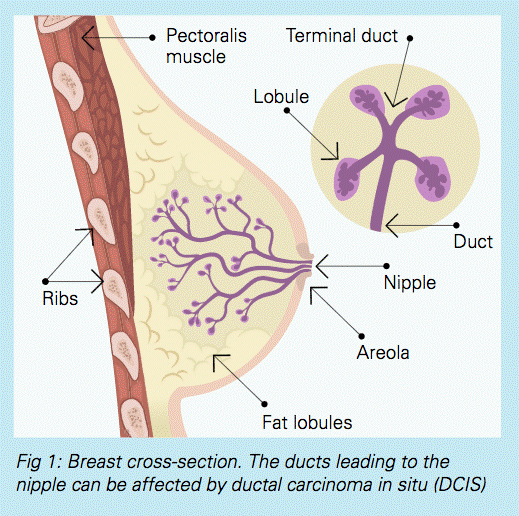
סרטן השד מתחלק לשתי קטגוריות:
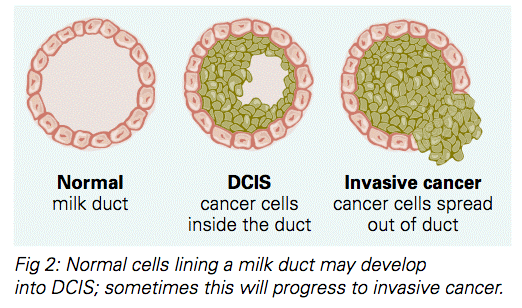
סרטן לא פולשני - (Non-Invasive Carcinoma) – ממוקד ומוגבל לצינורות החלב בשד.
בסוג זה תאי סרטן נמצאים בצינורות החלב ולא התפשטו לרקמות השומניות של השד. ניתן לרפא כמעט 100% של הנשים המאובחנות בשלב כה מוקדם של המחלה.
סרטן פולשני - (Invasive/Ifiltrating Carcinoma) IDC
אבחנה זו משמעה כי התאים הסרטניים כבר פיתחו את היכולת להתקיים מחוץ למקומם המקורי (צינוריות או בלוטות החלב) והתפשטו לשד, ו/או לבלוטות הלימפה האזוריות ואף התפשטו לחלקי גוף אחרים.
סרטן זה , שתחילתו באחד ממעברי החלב בשד, פרץ וחדר לרקמות השומניות בשד. בשלב זה יש לו הפוטנציאל ליצור גרורות גם במקומות אחרים בגוף.
גילוי מוקדם
המודעות לשדייך במהלך חייך הבוגרים היא חלק בלתי נפרד מלקיחת אחריות לגופך.
להיות מודעת פירושו שעליך להכיר את המראה, התחושה והמבנה במצב רגיל כך שתוכלי להבחין בכל שינוי או חריגה, ולו גם הקטנים ביותר.
ברוב המקרים יהיו אלו שינויים שפירים (לא ממאירים) אך בכל מקרה את חייבת לדווח עליהם מיד לרופא/ה, ולעמוד על כך שההתייחסות לפנייתך תהיה רצינית.
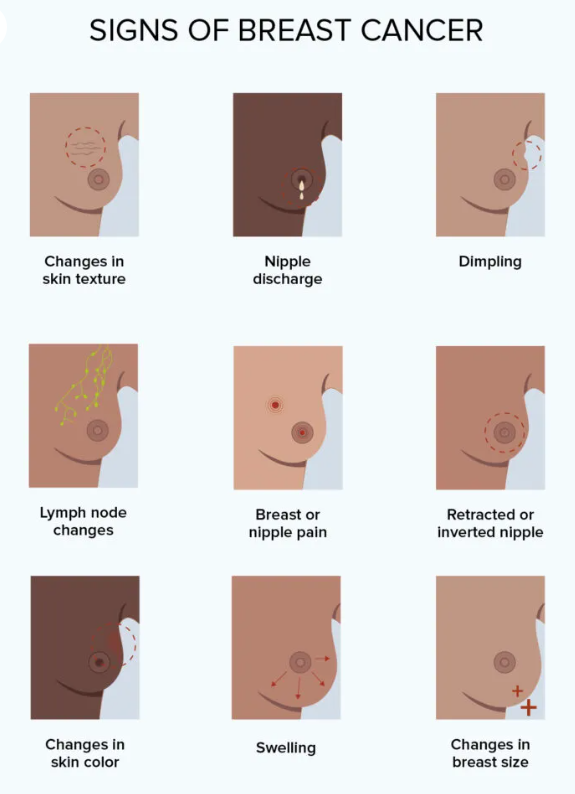
הסימנים לגידול בשד
- הסימן הנפוץ ביותר: הופעת גוש או התעבות על השד או בבית השחי המורגש בצורה שונה ממבנה השד הרגיל
- שינויים בגודל השד (אחד מהם או שניהם)
- כיווץ או היווצרות גומות על העור באזור השד
- הופעת נפיחות בבית השחי או סביב עצם הבריח (מקום בו ממוקמות קשריות ובלוטות הלימפה)
- תופעות חריגות על גבי הפטמה: קילוף עור, נסיגה, התעבות או הפרשה
- הופעת אדמומיות וגבשושיות על גבי עור השדיים
- הופעת נפיחות בשד – בצקת
- היווצרות כיבים על פני השד
- התנפחות ורידים על גבי השד בצורה לא אחידה
- כאב מתמשך בשד או בבית השחי
- הפרשה דמית מהפטמה
בדיקות רפואיות
בדיקת ידנית – מתבצעת ע"י רופא/ה עם התמחות בבדיקות שד.
הרופא/ה בודק/ת את השדיים ואת אזור בלוטות הלימפה בבית השחי ובצוואר.
בדיקה זו היא חלק מבדיקה שגרתית שנתית, אבל חשוב לציין שהיא לא הוכחה כאמצעי יעיל להפחתת התמותה מסרטן השד.
ממוגרפיה
סקירה של השדיים בטכנולוגיית רנטגן שמטרתה לגלות גידול סרטני בשד בשלביו המוקדמים.
הבדיקה נועדה לזהות גושים או הסתיידויות בשד עוד לפני שהופיעו תסמינים כלשהם.
אולטרה סאונד
בדיקה שמבוצעת במספר מצבים:
- כאשר הודגם גוש בממוגרפיה – נועדה לסייע להבחין בין גידול מוצק לבין ציסטה (כיס המכיל נוזל)
- כאשר לא הודגם גוש בממוגרפיה – כבדיקה משלימה שמעלה את אחוזי הגילוי המוקדם, או כאשר נמוש גוש בשד
- על מנת לסייע בתהליך ביצוע ביופסיה.
אמ אר איי MRI - הבדיקה מבוצעת במספר מצבים:
- נשים הנושאות מוטציות בגנים המעלים את הסיכון לחלות בסרטן השד, ובנשים שהוגדרו כבעלות סיכון של מעל 20% להיות נשאיות מוטציה כלשהי
- נשים שתוצאת הביופסיה שלהן הייתה חיובית לממאירות, לצורך אומדן היקף המחלה בשד
- נשאיות שחלו בסרטן השד, לצורך מעקב אחר השד השני.
גורמי סיכון לסרטן השד
רבים מהגורמים לסרטן השד עדיין אינם ברורים, אולם ברבות השנים זוהו מספר גורמי סיכון העלולים להעלות את הסיכון של אישה לחלות בסרטן השד:
מין – סרטן השד נפוץ הרבה יותר אצל נשים. שיעור המחלה בקרב גברים עומד על 1% מסך המאובחנות.
היסטוריה משפחתית – נשים שבמשפחתן אובחנו קרובות או קרובים בסרטן שד או שחלה, במיוחד אם מדובר בקרבה ראשונה; נשים שאובחנו כנשאיות של מוטציה גנטית המעלה את הסיכון לחלות, כגון BRCA
היסטוריה רפואית – מי שחלתה בעבר בסרטן שד, כולל בגידולים טרום-פולשניים, מצויה בסיכון מוגבר לחלות בסרטן שד פולשני.
קרינה לאזור החזה בגיל צעיר – לרוב במסגרת הטיפול במחלת לימפומה ע"ש הודג'קינס
גורמים הורמונליים – נשים שנוטלות תחליפי הורמונים במשך למעלה מ-10 שנים; נשים שלא ילדו מעולם או ילדו בגיל מבוגר (גיל 35 ומעלה); נשים שלא הניקו כלל או הניקו מעט; נשים שקיבלו מחזור חודשי בגיל צעיר (לפני 11) ו/או נכנסו לגיל המעבר בגיל מבוגר יחסית (אחרי 55).
אז מתי להיבדק?
50 על פי המלצות המועצה הלאומית לאונקולוגיה, מומלץ לבצע ממוגרפיה אחת לשנתיים החל מגיל.
לנשים עם קרובת משפחה מדרגה ראשונה שחלתה בסרטן השד, מומלץ לבצע ממוגרפיה אחת לשנה החל מגיל 40 או קודם לכן, בהתאם להמלצת הרופא/ה.
בדיקת MRI מומלצת כבדיקת סקר תקופתית לנשים שזוהו כנשאיות של מוטציה בגנים BRCA1, BRCA2, PTEN, T53, או לנשים שהוגדרו לאחר ייעוץ גנטי כבעלות סיכון של מעל 20% להיות נשאיות המוטציה.
ההמלצה לבצע MRI חלה גם על נשים שחלו בעבר בסרטן השד.
כיצד נפחית את הסיכון לחלות בסרטן השד?
נמצא כי שליש מכלל מקרי סרטן השד ניתנים למניעה באמצעות שמירה על אורח חיים בריא ופעיל.
- מומלץ לבצע פעילות גופנית מתונה מדי יום ובסה"כ במשך כ-150 דקות בשבוע
- מומלץ להימנע מצריכה עודפת של קלוריות ולשמור על משקל גוף תקין (מסת גוף של עד 24.9)
- להקפיד על אכילת ירקות ופירות טריים בשלל צבעים ומזונות עשירים בסיבים
- להמעיט באכילת בשר אדום ומזון מעובד, מעושן, מטוגן, מלוח ומשומר
- להגביל את צריכת האלכוהול, עד מנה אחת ביום
- לשתות מים ולהגביל צריכת משקאות ממותקים
- להימנע מעישון
- להניק – הוכח מדעית כי הנקה מפחיתה את הסיכון של האם לחלות בסרטן השד.
ההמלצות לאבחון מוקדם נועדו לשמור על בריאותך, למענך ולמען אוהבייך,
וההקפדה על ביצוען נתונה בידייך.